Cómo mejorar la gestión del sistema sanitario
Un grupo de expertos propone un órgano independiente para la toma de decisiones

Si algo ha puesto de manifiesto la pandemia son las debilidades del sistema sanitario. La falta de tecnologías, equipos de protección, capacidad de producción, problemas de desabastecimiento; el colapso de la atención primaria por el déficit de recursos y profesionales, de las UCI; la vulnerabilidad de las estructuras de rastreo y vigilancia para controlar la epidemia; la descoordinación entre comunidades autónomas, que ha incidido en una respuesta lenta y heterogénea, y la ausencia de estrategias de prevención y planificación a largo plazo son algunas de ellas. Pero ¿qué hacer y cómo mejorar la gestión en un momento crítico?
En diciembre, más de 300 clínicos, académicos, economistas y juristas publicaron un manifiesto que propone la creación de una institución independiente de evaluación de prestaciones sanitarias. Es decir, una agencia pública con estatuto orgánico que valore y recomiende la entrada al sistema de nuevos medicamentos, dispositivos médicos, pruebas y test diagnósticos, tecnologías e intervenciones quirúrgicas, tras un análisis de coste-efectividad por un comité de expertos multidisciplinar –especialistas, bioestadistas, economistas de la salud, eticistas, organizaciones de pacientes, epidemiólogos, farmacólogos–, explican Ruth Puig Peiró y Pilar Pinilla Domínguez, respectivamente, vicepresidenta y miembro de la Asociación de Economía de la Salud (AES), entidad que organizó un debate posterior, en febrero. Sería como una Airef, pero sanitaria, ilustran.
La idea es que evalúe el coste-efectividad de todas las prestaciones sanitarias, desde fármacos hasta dispositivos médicos
“En España, la gestión y financiación sanitaria está mucho más politizada. La toma de decisión se hace desde dentro del ministerio [de Sanidad], no hay protección, garantías, para minimizar esas injerencias, ni un sistema homogéneo, y eso puede crear inequidades en el acceso y una falta de coordinación importante”, aduce Puig, que trabajó en el Servicio Catalán de Salud (CatSalut).
El país cuenta con la Red Española de Agencias de Evaluación de Tecnologías Sanitarias y Prestaciones (Redets), pero no examina el coste de los fármacos, señala Pinilla, lo que se hace a través de RevalMed. “Estas agencias existen a nivel autonómico, se administran como pueden y dependen mucho de la gestión política del momento”, agrega Puig. Por eso plantean la creación de un HispaNice, emulando el modelo británico, el National Institute for Health and Care Excellence (Nice), que opera desde 1999 y cuyas recomendaciones son legalmente vinculantes. En Alemania, Francia, EE UU, Canadá o Australia las sugerencias de estas agencias no lo son.
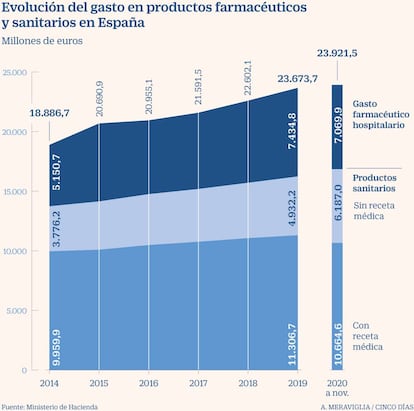
El economista promotor del documento, Guillem López Casasnovas, catedrático de la Universidad Pompeu Fabra (UPF) y también miembro de AES, urge a trabajar en dos ámbitos: racionalizar el gasto actual y priorizar el futuro. “Lo que ha crecido en los últimos años a doble dígito es el gasto farmacéutico hospitalario por la tensión mal resuelta entre la farmacia del hospital y los clínicos. No se racionaliza cuál es la mejor opción y que sea susceptible de seguimiento por el resto de centros”, apunta.
Y respecto al gasto futuro, añade: “Alguien tiene que mirar si el beneficio incremental que supone la tecnología, el medicamento o la indicación nueva respecto de la existente se corresponde con los costes adicionales”. López es partidario de copiar al estadounidense ICER (Institute for Clinical and Economic Review), centrado en el análisis de la efectividad. “Requiere menos gente, se puede usar la red de agencias existente y solo hay que aprobar una ley que proteja estas acciones”, defiende. La inversión (no calculada) se haría con fondos europeos y se autofinanciaría con las tasas que cobre a la industria por sus servicios.
Para la patronal Farmaindustria, “la evaluación económica es necesaria en el proceso de precio y financiación de nuevos medicamentos y corresponde al Estado decidir quién la realiza. Lo importante es que se haga de acuerdo a un procedimiento objetivo, transparente, participativo y ágil”.
La digitalización, otro de los retos
La digitalización del sistema sanitario es clave para la incorporación de la medicina personalizada de precisión y para alcanzar una atención preventiva, diagnóstica y terapéutica centrada en el paciente. Así lo recoge un informe reciente publicado por la Fundación Instituto Roche, que incluye 50 recomendaciones en cinco áreas para avanzar en su implantación, mejorar la gestión y reducir costes.
El documento, a cargo de un grupo de especialistas y expertos de distintas áreas, propone la necesidad de impulsar la innovación tecnológica, disponer de una infraestructura interconectada y establecer acciones que aseguren la gobernanza y la regulación bajo los valores de la bioética.
Además de garantizar la organización, estandarización e interoperabilidad de los datos, su seguridad, y mejorar la formación de profesionales sanitarios, gestores y actores del sistema. Esto favorecerá, según el informe, un modelo asistencial preventivo, la salud pública, la investigación biomédica, la gestión y la participación de los pacientes en la toma de decisiones.
Archivado En
- Hospitales
- Asistencia sanitaria
- Gobierno
- Ministerios
- Relaciones laborales
- Administración Estado
- Medicina
- Empresas
- Sanidad
- Trabajo
- Economía
- Salud
- Política
- Administración pública
- Farmaindustria
- Gasto sanitario
- Economía sanitaria
- Gobierno de España
- Medicamentos
- Patronal
- Farmacia
- Organizaciones empresariales
- Ministerio de Sanidad