Cuando el diagnóstico depende cada vez más de un tubo de ensayo
Los test in vitro cobran relevancia porque son rápidos, seguros y baratos Su impacto en el sistema, pendiente aún de medición

Un test de sangre oculta en heces para detectar un cáncer de colon o una citología para el de cérvix; o de embarazo (análisis del ADN fetal) para saber si hay anomalías o identificar enfermedades infecciosas... El 70% de las decisiones clínicas depende hoy de pruebas diagnósticas in vitro. Es decir, de test no invasivos de muestras biológicas (sangre, orina o tejidos), según un informe reciente publicado por la Federación Española de Empresas de Tecnología Sanitaria (Fenin), con el apoyo de la consultora Antares.
Entre sus ventajas, ofrece un diagnóstico precoz, pronostica riesgos, ayuda a la prevención de enfermedades (como el infarto del miocardio prematuro) o a elegir la terapia más adecuada, detalla el estudio tras puntualizar que favorece la medicina de precisión y aquella basada en la evidencia, tan demandada por los ciudadanos en la actualidad.
Este método ayuda a prevenir infartos prematuros, a detectar cáncer de colon, cérvix o anomalías en el embarazo
De ahí que este método sea cada vez más útil aunque se valore poco, ya que el sistema prima más el precio que sus aportes, criticaba en la presentación del estudio Manel Peiró, director del Institute for Healthcare Management de Esade. “Se requiere un marco regulatorio para su desarrollo”, insistía.
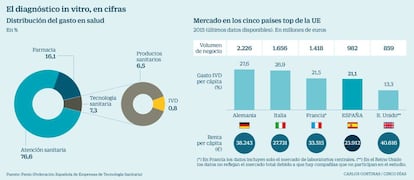
Esta actividad mueve 982 millones de euros en España, el cuarto país en facturación (ver gráfico), lo que supone un gasto anual por habitante de apenas 21,1 euros. Su inversión es mínima (apenas representa el 0,8% del total del gasto en innovación médica del sistema de salud y entre el 2% y el 4% de los costes de los hospitales, cifra la patronal de tecnología sanitaria española MedTech), pero su uso está en alza. Y genera más de 5.000 empleos.
Una técnica en auge...
Los test de diagnósticos in vitro se solicitan en 1 de cada 11 consultas de atención primaria, en 1 de cada 2 urgencias, en 1 de cada 2 consultas especializadas y en 1 de cada 11 primarias. Las áreas de hematología, bioquímica, inmunología, coagulación, microbiología y biología molecular son las que más la utilizan.
El 75% de las pruebas se efectúa en los laboratorios, el 14% en farmacias y el 11% en point of care (centros de atención al paciente). En total, en 2015, según los últimos cálculos del Ministerio de Sanidad que recoge el informe, se realizaron 60 millones de solicitudes en el laboratorio, más de 604 millones de pruebas al año. “Ayuda a anticipar los diagnósticos de enfermedades complicadas, por lo que reduce mucho la angustia de los pacientes y sus familiares y se empieza antes el tratamiento”, destacaba Andoni Lorenzo, presidente del Foro Español de Pacientes (FEP).
Los laboratorios, sin embargo, van con retraso. “Generamos mucha información que no compartimos ni explotamos; la estandarización de los procesos es una asignatura pendiente, y muchas de las pruebas están mal indicadas”, reconocía Ana Quinteiro, coordinadora de la Red de Diagnóstico Biológico de Osakidetza-Servicio Vasco de Salud. “Es clave la colaboración entre la industria y el laboratorio”, sostenía.
Además, cada autonomía o centro de salud es un mundo en cuanto a procesos de compra, los criterios no son homogéneos, lamentaron los profesionales. “Hay islas no solo en los hospitales, sino en cada comunidad autónoma, y esto es una barrera para la innovación”, apuntó Rafael Cantón, jefe de servicio de Microbiología del Hospital Ramón y Cajal.
...pero desconocida
Para Joan Barrubés, socio director de Antares Consulting, hay un riesgo de que esta innovación se banalice. “Concentra la mayor alta tecnología que encontramos en un hospital, participa en la gran mayoría de los procesos diagnósticos y terapéuticos. Es accesible, rápida, gracias a la automotización, con resultados inferiores a un día; segura y de bajo coste, pero es una gran desconocida por el público, cuando tecnologías como esta han reducido la tasa de mortalidad en edades tempranas o avanzadas”, argumentaba.
El experto cree que es una revolución para la práctica clínica, aún más con el imparable desarrollo de la genómica (biopsia líquida, test genéticos, biomarcadores, diagnósticos moleculares). Además, ha facilitado la realización de pruebas en puntos de atención al paciente o la aparición de dispositivos simples, llamados over the counter o sin receta, a precios más bajos, para que el enfermo se evalúe a sí mismo. Un ejemplo es el autotest de VIH recientemente aprobado por el Consejo de Ministros mediante real decreto ley y que está ya disponible en farmacias sin receta.
Aquí también se genera mucho big data, al igual que en el área de la imagen, por lo que se requieren sistemas de análisis para poder procesarlos, añade. “Si no se miden estos datos, no le podemos poner rostro a la información generada”, avisa. De hecho, dice que se desconoce cuántos diagnósticos in vitro se hacen, porque el Sistema de Información de Atención Especializada (SIAE) no incluye esta estadística.
Retos
Medición. Desde la consultora Antares consideran necesario medir el valor de los diagnósticos in vitro: cuánta actividad genera, su impacto en el sistema de salud y sus aportes. Además de pasar de un modelo de pago por suministro a otro por resultados, formación de profesionales y mayor colaboración de la industria.
Reglamento. En 2020, los productos sanitarios (equipos electromédicos y software) estarán tan regulados como los medicamentos. María del Carmen Abad, directora de productos sanitarios de la Agencia Española de Medicamentos (Aemps), asegura que ya trabajan en la puesta en marcha de la directiva europea de productos sanitarios para diagnósticos in vitro, aprobada el año pasado, pero que cuenta con un periodo de transición de tres años para que instituciones y empresas puedan adaptarse a la norma.