El médico de familia dice adiós a la opiofobia
El consumo de opioides aumenta un 60% en cinco años y se extiende su uso en dolencias menores
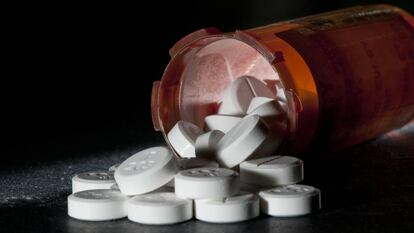
En España hemos pasado de una especie de opiofobia a tomar estos fármacos incluso para lo que no sirve. Aunque según Antonio Montes, jefe de la Unidad del Dolor del Hospital del Mar y vicepresidente del área de dolor de Sedar (Sociedad Española de Anestesiología, Reanimación y Terapéutica del Dolor), “aquí nunca ocurrirá lo de EE UU” (epidemia de adictos e incluso muertos por el abuso) “porque el sistema de salud español aplica un fuerte control, su consumo ha crecido el 60% en los últimos cinco años”.
¿Por qué hay que sufrir dolor innecesario cuando tenemos herramientas en medicina para combatirlo?, se pregunta Vanesa Hernández, portavoz de SER (Sociedad Española de Reumatología) y reumatóloga del Hospital Universitario de Canarias.
El médico de familia es el que más receta estos fármacos
“La pérdida del miedo a los opioides de los médicos y de los pacientes, además del mayor conocimiento del dolor y sus tratamientos, y el mejor abordaje de los pacientes con cáncer avanzado” son algunos de los motivos de que haya aumentado su consumo, explica Ramón de las Peñas, coordinador de cuidados continuos de SEOM (Sociedad Española de Oncología Médica). Y bienvenidos sean, “ya que son el pilar del tratamiento de soporte de paciente con cáncer avanzado, donde el 80% sufre dolor, y en fases muy avanzadas, la totalidad”, aclara De las Peñas.
Sorprendería a los más reacios que están más presentes en la vida cotidiana de lo que parece, incluso los cannabinoides. De hecho, no es raro que se recete tramadol, indicado para el dolor oncológico o neuropático (tras un ictus o hernia), a pacientes con artrosis avanzada, que no responden a otros analgésicos o esperan cirugía, así como, puntualmente, en lumbalgia aguda o posoperatorios, asegura Hernández.
Precisamente donde más ha crecido el consumo es en los llamados opiáceos menores, entre los que está, junto al tramadol, la codeína. Pero según Pedro Juan Ibor, coordinador del área del dolor de Semergen (Sociedad Española de Médicos de Atención Primaria), también ha aumentado el de fentanilo, integrado entre los opioides más fuertes (buprenofina, morfina, oxicodona, tapentadol), usados en hospitales.
La causa, a juicio de Ibor, es que “el dolor crónico ha empezado a tratarse como una enfermedad, vinculada al envejecimiento”. El problema surge cuando se administran en patologías menores como las articulares, musculares, etc., donde los antiinflamatorios son los más indicados, pero “la demora sanitaria y las exigencias laborales de los pacientes” provoca que episodios que podrían resolverse de forma más sencilla se cronifiquen”, aclara Hernández.
“En ocasiones, el profesional los prescribe para solucionar el problema de forma rápida por falta de tiempo, pero también porque los pacientes buscan una solución rápida”, dice Ibor. Y de hecho, “donde más se recetan es en atención primaria, donde una de cada tres consultas es por dolor”.
Neuralgia, cefaleas, herpes zóster o fibromialgia son algunas de las patologías en las que no deberían usarse, a tenor de los efectos secundarios, aclaran los expertos.
Neuralgia, cefaleas, herpes zóster o fibromialgia son algunas de las patologías en las que no deberían usarse, avisan los médicos
Así y todo, “las cifras no son alarmantes, asegura Montes”. Un estudio hecho en Cataluña desvela que un 1,6% de la población seguía un tratamiento fuerte con estos fármacos frente al 5% de EE UU.
“Hay desinformación sobre el uso que debe hacerse de los analgésicos y el efecto que tiene el dolor en el ser humano, sobre todo el destructivo, de los oncológicos”, puntualiza De las Peñas, contrario a su restricción. Además, “el consumo en España está dentro de los estándares de los países desarrollados, unos 200 mg per cápita”.
Cannabinoides
Usos. Los cannabinoides han empezado a protagonizar estudios de investigación y nuevo usos clínicos. Almirall es uno de los laboratorios que ya comercializa un fármaco a base de cannabinoides, Sativex, que mejora la espasticidad para la esclerosis múltiple. Más de 100.000 pacientes han sido ya tratados con él en los últimos años, “lo que demuestra que es un medicamento seguro y eficaz”, dice Monique Hull, directora de marketing de la firma, que vende este fármaco en Europa (excepto Reino Unido).
Investigación. Un proyecto de investigación realizado en el Hospital Clínico San Carlos desvela que el cannabidiol, químico presente en el cannabis, reduce el daño cerebral por asfixia en recién nacidos un 50%, si se administra por vía parenteral y hasta el 80% combinado con la hipotermia. Esta sustancia es un potente anticonvulsionante, antiinflamatorio y antioxidante, así como ansiolítico.