Revertir los ajustes aplicados en Sanidad en la anterior legislatura
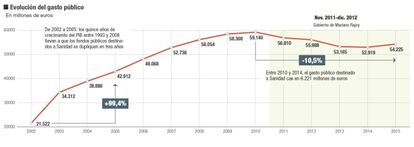
Uno de los cambios más importantes que ha experimentado España es la descentralización y el progresivo traspaso de competencias desde la Administración central a las comunidades autónomas. Sanidad y Educación se convirtieron en dos armas poderosas en la mayor etapa de crecimiento que ha experimentado la economía española. Buena prueba de ello es el brutal crecimiento experimentado por los fondos destinados a la sanidad pública. En 2002, el crecimiento exponencial que experimentó el gasto sanitario público, alimentado por una recaudación tributaria que no conocía techo, le llevó de 21.522 a 42.912 millones en tan solo tres años (de 2002 a 2005). Un arma poderosa que se convirtió en otra de doble filo cuando la burbuja inmobiliaria y la crisis económica hicieron saltar por los aires los ingresos fiscales que nutrían las arcas autonómicas.
La nueva financiación

Lo que proponen los partidos
PP: Garantiza el acceso universal a unas prestaciones de calidad, dentro de una cartera de servicios básica y común para todas las autonomías. Incentivará que los profesionales puedan asumir la gestión clínica y decidir sobre los recursos.
PSOE. Mantener la titularidad pública de los hospitales y centros de salud y de los servicios sanitarios y clínicos que se prestan en los mismos. Revisar el copago farmacéutico para que no sea una barrera de entrada para pensionistas y desempleados.
Ciudadanos: El partido liderado por Albert Rivera considera que hay pocos recursos y cree que es imprescindible elevar los fondos para fijar un gasto per capita similar al de los países de nuestro entorno, sin recurrir a copagos o a tasas nuevas.
Podemos. Propone dotar al sistema público de salud de los recursos necesarios “para atender las intervenciones quirúrgicas de urgencia”, con el fin de que no haya una derivación a la sanidad privada a través de conciertos.
Y allí se inició el brusco ajuste de 6.221 millones de euros entre 2010 y 2014. En 2015, en paralelo a la recuperación económica, el presupuesto autonómico para Sanidad ha crecido desde los 52.919 a los 54.225 millones, un 2,4% más. Sin embargo aún se sitúa en los niveles de 2008. Por lo tanto, la primera reflexión que plantean los expertos es la necesidad de reformar un sistema de financiación, demasiado ligado al ciclo, que propicia fuertes excedentes en las partes alcistas y déficit en las bajistas. En la actualidad, el Estado cede a las autonomías el 50% de lo que recauda por IVAe IRPF y el 58% de los impuestos especiales. “Debería diseñarse, acordarse e implantarse un nuevo sistema de financiación autonómica, para evitar que los presupuestos autonómicos en general, y los correspondientes al sistema sanitario en particular, se vean afectados por las reducciones de los ingresos fiscales de las comunidades autónomas cuando haya un cambio de ciclo económico, como ha ocurrido en los últimos años”, revela Cándido Pérez Serrano, socio responsable de Infraestructuras, Gobierno y Sanidad de KPMG.
Y ese nuevo sistema tiene que tener en cuenta también el proceso de envejecimiento que está sufriendo la población en España. Los últimos datos del padrón así lo reflejan: 8,6 millones de los ciudadanos censados en España tienen más de 65 años, lo que supone el 18,5% del total, dos puntos más que en 2008. A un ritmo de 160.000 personas más cada año por encima de esa franja de edad y con la parálisis de nacimientos, el porcentaje por encima de esa franja de edad rozará una tercera parte en el medio plazo.
Y eso llevará a replantearse también el propio sistema público de atención sanitaria, hasta ahora muy centrado en el hospital como el núcleo principal de la atención para enfermos agudos. “Habrá que orientar el sistema hacia el tratamiento a los crónicos. Una parte importante del gasto ya se dedica a este colectivo y será mucho mayor en el futuro”, apunta Silvia Ondategui, socia y responsable del sector de Ciencias de la Vida en EY. En su opinión, el patrón de tratamiento deberá cambiar hacia los crónicos y eso requerirá “un ejercicio de análisis para mejorar la eficiencia en la provisión de servicios sanitarios y maximizar la salud de la población”.
Con una mayor esperanza de vida y con una investigación científica que avanza para ofrecer esperanza en tratamientos de enfermedades que hasta ahora eran incurables, los hospitales y los centros tendrán que ofrecer una asistencia más prolongada en el tiempo, con lo que eso conlleva en términos de gasto público. “España tiene uno de los mejores sistemas sanitarios del mundo, pero sería conveniente iniciar un proceso de revisión para adecuarlo a las circunstancias actuales y futuras. En primer lugar, debemos plantearnos cómo se va a abordar la cronicidad: el envejecimiento de la población y los avances de la medicina han derivado en nuevos tipos de paciente, que representan una gran parte del gasto sanitario, como el paciente con diversas patologías que está polimedicado o el paciente que supera enfermedades antes incurables y que tendrá que medicarse de por vida.”

Acabar con los prejuicios de la colaboración con la privada
El sistema nacional de salud debe seguir siendo público y universal, lo que no debe ser obstáculo para que las autonomías exploren nuevas fórmulas que les sirvan para cumplir con el ambicioso objetivo de déficit que les ha fijado Hacienda para el próximo ejercicio (0,3%). Los últimos datos del Ministerio de Sanidad muestran que los conciertos con la sanidad privada han sido la partida menos dañada por los ajustes y que se han mantenido estables en torno a los 7.000 millones de euros. Los expertos consideran que esa es la principal vía que deben explorar los presidentes autonómicos para mejorar la asistencia y reducir las listas de espera.
Una percepción que, sin embargo, no es compartida del todo por algunas formaciones políticas, como Podemos o PSOE. Ambas apuestan por la titularidad pública de los hospitales (censuran el modelo de gestión privada llevada en comunidades autónomas como Madrid o Comunidad Valenciana), pero no rechazan la colaboración con la sanidad privada. “El sector privado puede desarrollar actividades complementarias”, apuntan los socialistas. “La colaboración público-privada existe y lo seguirá haciendo”, dice Podemos.
Eficiencia es la palabra más repetida por ambos expertos para tratar de exponer una situación en la que un porcentaje pequeño de la población (en ningún caso más allá del 20%) va a consumir el 80% de los recursos del sistema. Y para ello reclaman también una mejor coordinación entre todos los actores implicados para realizar un uso más racional de todas las infraestructuras con las que se han dotado los hospitales.
Colaboración con la privada
Una eficiencia que también pasa por la colaboración público-privada ante las tensiones presupuestarias que van a sufrir las cuentas públicas en una nación que ha realizado un ajuste draconiano en la última legislatura, pero que ni mucho menos lo ha acabado. Un debate que ha estado muy centrado en lo ideológico y que los expertos consideran imprescindible llevarlo al terreno de lo racional. “Entre las iniciativas disponibles para mejorar la calidad y eficiencia de la gestión sanitaria en España, deben destacarse la colaboración publica privada, la introducción de innovaciones terapéuticas o los sistemas de retribución por valor, conocidos e implantados tanto en nuestro país como en los de nuestro entorno”, remarca Pérez Serrano. Todo ello debería servir para evitar que los ajustes afecten por igual a todas las comunidades autónomas, cuando no todas parten de la misma situación, y a todo el personal, sin tener en cuenta su productividad. “Hay muchas oportunidades de mejora. En un contexto de recesión económica, el modelo value for money (valor por dinero) sería muy importante y este, al igual que en otros países, pasa por la colaboración entre lo público y lo privado”, apunta Ondategui. Y lo ilustra con algunos de los acuerdos de riesgo compartido entre la industria farmacéutica y la Administración central, que han procurado ahorros de hasta un 20% en el gasto en fármacos. Unos pactos que ya están empezando a introducirse en el ámbito de la tecnología sanitaria.
Copagos
En un sistema sanitario público y universal, los expertos consultados por este periódico consideran que el control de la demanda es fundamental, más aún en un contexto de restricciones presupuestarias. La introducción de un copago farmacéutico durante la pasada legislatura, unida a un ajuste progresivo en el precio de los medicamentos, fue un hito dentro de la estrategia del PP para garantizar la financiación del sistema y reducir la factura que tenían que soportar las comunidades autónomas haya descendido de forma importante. Ese copago trasladó parte de la financiación (1.700 millones en año y medio) desde las Administraciones a los usuarios. Los contribuyentes que ganaran menos de 18.000 euros abonarían el 40%; los que lo superaran ese nivel llegarían al 50% y los que declararan ingresos por encima de 100.000, el 60%. En esa reforma, el Ejecutivo fue más allá y se decidió a romper uno de los tabúes que no se había atrevido ningún otro Gobierno: obligar a los pensionistas a pagar por los medicamentos que consumieran, con un máximo de 61,08 euros al mes, en función del importe de su pensión. Un alivio que, sin embargo puede verse diluido y obligaría a replantearse otros copagos si se reproducen casos como el de la hepatitis C. El Estado ha tenido que prestar 1.000 millones a las autonomías para que sus ciudadanos puedan tener acceso a los medicamentos. La devolución de estos préstamos hará aún más difícil la senda de cumplimiento fiscal de las autonomías en 2016.